通常、胸水の鑑別は漏出性・浸出性から始まり、病態をスターリングの法則に従って考えることが多いです。
この場合、胸水が血管由来である前提があります。
ところが、頻度は高くありませんが血管外由来の胸水貯留も存在します。
なお、便宜上検査結果を基にLightの基準の漏出性・浸出性に分けています。
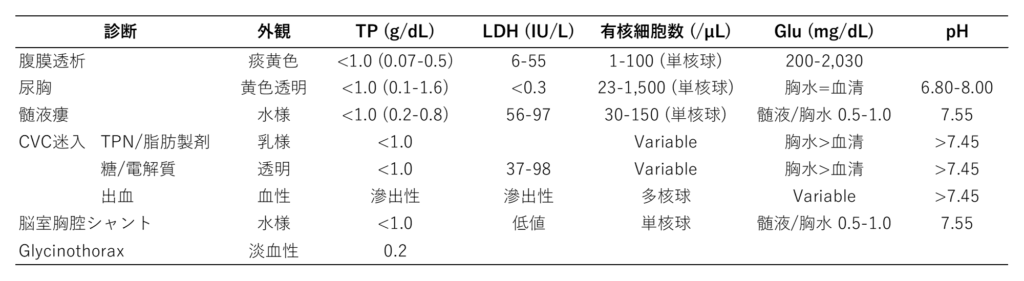
Lightの基準で漏出性
腹膜透析
病態
161施設からのデータで、腹膜透析患者での胸水発症率は1.6%と報告されている
一般的に腹膜透析液で腹腔内圧は2-10mmH2Oになり、咳嗽や外部からの圧迫で更に上昇する
通常胸腔内圧は0.5-2.0mmH2Oであり、先天的な横隔膜の欠損を介して腹腔から胸腔へ透析液が漏出しうる
症状
無症状のこともあるが、呼吸困難や呼吸不全も起こりうる
画像
レントゲンで右側の少量胸水が最も多いが、両側のこともある
急速な大量の胸水貯留の場合は右側がほとんど
胸水
胸水の外観は淡黄色
蛋白 1.0 g/dL未満(0.07-0.50 g/dL)、LDH 6-55 IU/L、少数の単核球(<100 cells/µL)、Glu 200-2030 mg/dL
マネジメント
症候性の場合は胸腔穿刺、血液透析への切り替えを要する
胸腔鏡下での横隔膜欠損部の修復も有効
尿胸 (urothorax)
病態
腫瘍や結石、手術、外傷などによる尿路閉塞の結果、腎周囲腔に尿が溢流し、縦隔に進展し胸腔に破裂したり、横隔膜の裂孔や欠損を介して胸腔へ移動したりして生じる
典型的には閉塞した腎と同側に生じるが、対側に生じた報告もある
症状
無症候で偶発的に発見されることもあるが、多くの場合は手術や外傷後の呼吸困難で発症する
胸水
胸水の外観は黄色透明
蛋白は1.0 g/dL未満だが、外傷で血液が混入すると1.0 g/dL以上になる
胸水Cr>血清Cr (1.08 to 15.7)が診断の決め手となる
Gluは血液と同等
漏出性で唯一低pHになりうる
マネジメント
治療は尿路閉塞の解除
髄液瘻 (duropleural fistula)
病態
外傷が原因のことが最も多いが、脊椎、胸部手術による報告もある
一旦瘻孔が生じると、陽圧のくも膜下腔から陰圧の胸腔へ髄液が漏出し続ける
症状
髄液瘻による体位性頭痛、嘔気、嘔吐が生じる
画像
レントゲンで縦隔拡大がみられることがある
胸水
非外傷性の場合、胸水の外観は無色透明で細胞数は少ない
Gluは血清より低値だが胸水/血清比≥0.5
蛋白<1.0 g/dLでLDHも漏出性の範囲
外傷性の場合は評価が難しい
脳組織のneuraminidaseにより産生されるβ2-transferrinが鑑別に有用
マネジメント
myelography、myeloscintigraphyで髄液瘻が証明される
自然閉鎖率は低く、多くの症例で手術、ドレナージを要する
中心静脈カテーテルの迷入
病態
報告が最も多いのは左鎖骨下静脈で、挿入が浅いと上大静脈に垂直に当たるため血管が侵食され穿孔する
左側のカテーテルに比べ、右側では起こりにくい合併症
カテーテルの迷入で輸液が胸腔や縦隔に流入する
症状
症状は呼吸困難(82%)、胸痛(46%)が多い
胸水は両側のことも片側のこともあり、カテーテル挿入側と同側のことも対側のこともある
画像
レントゲンでカテーテル先端の位置異常が確認される
カテーテルの逆血がなければ迷入の可能性があるが、逆血があっても除外はできない
胸水
脂質を含むTPNの場合、胸水の外観は乳白色
Gluを含む輸液であれば胸水/血清Glu比>1.0
輸液の種類や高張液、出血による胸腔の炎症により蛋白値は異なる (0.1–2.3 g/dL)
マネジメント
胸水が少量であれば抜去後に経過観察可能
多量の胸水による呼吸困難や、血胸があれば胸腔穿刺やドレナージを要する
脳室胸腔シャント (ventriculopleural shunt)
病態
水頭症で脳室のシャント先に腹腔がよく用いられるが、脳室胸腔シャントも稀に行われる
脳室腹腔シャントの胸腔への迷入も報告されている
通常、胸水は少量だが、圧や吸収能の影響で症候性になりうる
胸水
胸水は透明で細胞・蛋白・LDHは低値
Glycinothorax
病態
症例報告で、膀胱潅流にグリシン含有液を尿路の手術で、膀胱穿孔後に右側胸水を生じた
漏出性胸水所見のまとめ
- Lightの基準で漏出性
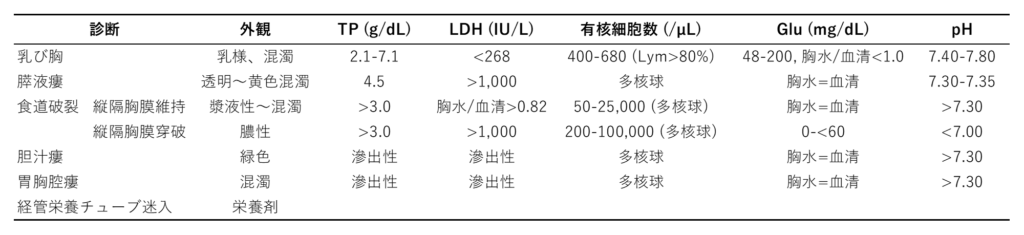
Lightの基準で滲出性
乳び胸
病態
悪性腫瘍、特に非Hodgkinリンパ腫が背景となることが多い
食道切除術や先天性心疾患手術後の報告も多い
リンパ脈管筋腫症の25%で生じる
胸管やその支脈の破綻により、乳びが縦隔・胸腔へ流出する
胸管は第5,6胸椎以下では大動脈の右側を通り、第5,6胸椎レベルで左後縦隔に入り上行し静脈に接続する
第5,6胸椎以下での損傷は右側、第5,6胸椎以上での損傷は左側の胸水を生じる
食事の脂肪の約60%がリンパ管に入り、1日に1500-2000mLの乳びが通る
症状
乳びは炎症を惹起しないため発熱や胸痛はない
静菌性もあるため膿胸も生じない
胸水
胸水の外観は脂肪を含めば白色で光沢があるが、12時間絶食であれば漿液性
細胞数は400-6800 cells/µLで、T細胞が多く典型的には80%以上
蛋白は2.2-5.9 g/dL
TG >110 mg/dLで乳び胸の可能性が高くなるが、TG <50 mg/dLでは可能性は低い
50-110 mg/dLの場合はリポ蛋白分画電気泳動を行い、カイロミクロンが存在すれば乳び胸と診断する
pH 7.40-7.80でGlu 78-200 mg/dL
マネジメント
症候性であればドレナージを行うが、免疫抑制や低栄養を避けるため長期のドレナージは避ける
外傷性であれば多くの場合10-14日で改善するが、ドレナージが14日を超える場合、1500mL 5日間を超える場合、栄養療法でも体重減少、蛋白低下がある場合は外科的介入を要する
膵液瘻 (pancreaticopleural fistula)
病態
急性膵炎の3-17%で左側の少量胸水が生じ、膵炎の改善に伴い消退する
膵液瘻は慢性膵炎に合併し、慢性、再発性
瘻孔は縦隔・胸腔・心嚢と交通しうる
症状
症状は呼吸困難(42%)、胸部不快感(29%)が多い
画像
左側の胸水が多いが、右側、両側に生じることもある
マネジメント
穿刺ドレナージとTPNによる保存的治療が50%で有効
ソマトスタチンにいおる膵外分泌の抑制も自然閉鎖に有効
2週間の保存的治療で効果がなければ外科的介入を要する
食道破裂
病態
外傷(医原性・圧外傷性)、炎症、腫瘍で起こる
上部食道は横紋筋・平滑筋に支持されているが、下部食道は平滑筋のみ
食道は食道裂孔に向かって左に変位するため左側壁が縦隔胸膜と接する
穿孔は下部で起こりやすく、胸水は主に左側に生じる
症状
典型的には嘔吐に続いて強い上腹部痛と胸膜痛で発症する
画像
縦郭気腫が特徴
感染を示唆する縦隔の液面形成は発症から数時間後に生じる
胸水
縦隔炎に伴う胸水は好中球性の滲出性胸水で、pH >7.30、Glu >60mg/dL、アミラーゼ正常上限未満
縦隔から胸腔に穿破すると、膿胸を生じpH・Gluは低下しアミラーゼは上昇
蛋白・LDHも高値
細胞診で食物粒子や上皮細胞の検出が診断に有用
マネジメント
24時間以内に外科的に閉鎖されれば予後は良好
胆汁瘻 (Biliopleural fistula)
病態
外傷、胆道・肝膿瘍、寄生虫症、術後合併症、胆道閉塞に対する経皮胆道ドレナージの合併症などで生じる
症状
症状として発熱、呼吸困難、右上腹部痛、右下胸部痛が多い
気管支瘻があれば胆汁痰がでる
画像
典型的には右側
胸水
胸水の外観は緑色で胸水/血清Bil比 >1.0
マネジメント
診断後早期にドレナージを行う
胃胸腔瘻 (gastropleural fistula)
病態
胃と胸腔は横隔膜で隔てられているため稀
食道裂孔ヘルニアの胸腔内部分での胃穿孔、外傷による瘻孔形成、腹腔内膿瘍の胸腔穿破で生じる
症状
症状は熱、倦怠感、呼吸困難、左胸部痛
画像
対側への縦隔変位をきたす多量の左胸水が多く、気胸を伴うこともある
胸水
胸水は膿性のことも非膿性のこともある
LDHは高値で、胃酸や膿胸のためpHは低値
マネジメント
早期にドレナージ、修復術を行う
経管栄養チューブの迷入
病態
胸腔への迷入パターンは食道穿孔から胸腔、もしくは左右主気管支の損傷から胸腔
症状
症状は咳嗽、呼吸困難、発熱、胸痛だが、迷入部位と患者の意識状態による
画像
レントゲンで胸水とチューブの位置異常を確認
胸水
栄養剤開始後では胸腔穿刺で栄養剤が引ける
マネジメント
チューブ抜去とドレナージを行う
滲出性胸水所見のまとめ
まとめ
血管外由来の胸水について紹介しました。
基礎疾患から予想できる場合もありますが、稀なこともあり、通常の胸水の鑑別では思いつかないこともあるので、頭の片隅に置いておきましょう。
Reference
- Pleural effusions of extravascular origin
Steven A Sahn.
Clin Chest Med. 2006 Jun;27(2):285-308. doi: 10.1016/j.ccm.2005.12.004.