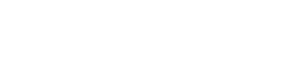今回はリンパ節腫脹に対するアプローチについてです。
リンパ節腫脹では悪性腫瘍かどうかが大きな分かれ道になり、診断のゴールドスタンダードは生検、病理です。
全例で生検するわけにはいきませんから、身体診察や画像検査から悪性の可能性、生検の必要性を判断する必要があります。
リンパ節腫脹をどのように鑑別するのか、私見も交えながら解説します。
病態
リンパ節腫脹の鑑別の仕方は色々あると思いますが、わたしは以下のように病態で分類して考えています。
- 過形成
- 免疫応答によりリンパ節の構造を保ったまま増大
- 浸潤
- 炎症細胞の浸潤
- 化膿性:細菌などに対する炎症細胞の浸潤
- 肉芽腫性:結核や慢性炎症などいによる肉芽腫形成
- 悪性腫瘍の浸潤
- 血液腫瘍≒リンパ腫
- 非血液腫瘍≒転移
- 炎症細胞の浸潤
- 沈着
- アミロイドーシス、リピドーシスなど
やや恣意的ではありますが、所見の違いから鑑別しやすいようにわけると以下のようになります。
それぞれの病態により大きさや性状、画像所見が異なるため、どのパターンのリンパ節腫脹か区別できれば診断に近づきます。
- 反応性
- ウイルス感染、膠原病、薬剤など
- リンパ節炎
- 化膿性
- 細菌性:ブドウ球菌、連鎖球菌、エルシニア、チフス、猫ひっかき病、淋菌など
- その他:菊池病、木村病
- 化膿性
- 肉芽腫
- 壊死性:結核
- 非壊死性:サルコイドーシス
- リンパ腫
- 転移
- 沈着
このうち、リンパ節炎の一部、肉芽腫、リンパ腫、原発不明の転移では診断に生検が必要になることが多いです。
以下では身体所見、画像所見による鑑別をまとめています。
診察
リンパ節の診察では部位、大きさ、圧痛、硬さ、可動性を評価します。
部位
Rapid access clinic for unexplained lymphadenopathy and suspected malignancy: prospective analysis of 1000 patients
Andrea Kühnl, David Cunningham, Margaret Hutka et al.
BMC Hematol. 2018 Aug 14;18:19. doi: 10.1186/s12878-018-0109-0.
リンパ節腫脹の患者1,000例を解析
鎖骨上窩、複数部位であれば悪性との関連が示唆され、節外であれば良性を示唆
鎖骨上窩:OR 2.41、95%CI 1.10–5.31、P=0.03
複数部位:OR 4.02、95%CI 2.20–7.34、P< 0.001
節外:OR 0.17、95%CI 0.05–0.58、P=0.004

リンパ節腫脹の部位は、大きく局所性か全身性かで区別します。
概ね、
局所性→リンパ潅流域の病気 (リンパ節炎、リンパ腫、転移性)
複数領域→全身の病気 (反応性、リンパ腫、転移性)
であることが多いです。
左鎖骨上リンパ節は胸管を介して胸腹部の臓器からの潅流があるため、消化器系などの悪性腫瘍との関連が有名です。
大きさ・性状
Evaluation of unexplained peripheral lymphadenopathy and suspected malignancy using a distinct quick diagnostic delivery model: prospective study of 372 patients
Xavier Bosch, Emmanuel Coloma, Carolina Donate et al.
Medicine (Baltimore). 2014 Oct;93(16):e95. doi: 10.1097/MD.0000000000000095.
リンパ節腫脹の患者372例を解析


反応性は比較的小さく、軟、可動性良好であるのに対し、結核・リンパ腫・悪性腫瘍は大きく、硬、可動性不良であることが多いです。
他の教科書や文献、これまでの経験から反応性、リンパ節炎、リンパ腫、転移性ついて、身体所見での鑑別点をまとめました。

- 診察では部位、大きさ、圧痛、硬さ、可動性を評価する
- 鎖骨上窩、複数部位であれば悪性との関連が示唆される
- 反応性:比較的小さく、軟、可動性良好
- 結核・リンパ腫・悪性腫瘍:比較的大きく、硬、可動性不良
画像
続いてリンパ節の画像所見についてまとめました。
リンパ節腫脹の検査で行うことの多いエコーやCTに関する論文を紹介します。
エコー
Ultrasound Characteristics of Benign vs Malignant Cervical Lymph Nodes
Ramanujam Prativadi, Nirvikar Dahiya, Aya Kamaya et al.
Semin Ultrasound CT MR. 2017 Oct;38(5):506-515. doi: 10.1053/j.sult.2017.05.005.
正常、反応性、悪性のエコー所見の違いを解説した論文
正常
大きさ:文献により0.5~1cmが正常のカットオフ
形:卵型や腎臓形、短径/長径 <0.5
構造:低エコーの皮質と高エコー(リンパ洞・血管・脂肪のため)のリンパ門
血流:リンパ門に血流が豊富で辺縁は目立たない

反応性
形:リンパ節内のびまん性増殖で皮質が拡大するが正常の形を維持、短径/長径 <0.5
構造:リンパ門が保たれる、周囲の炎症のため辺縁が不明瞭
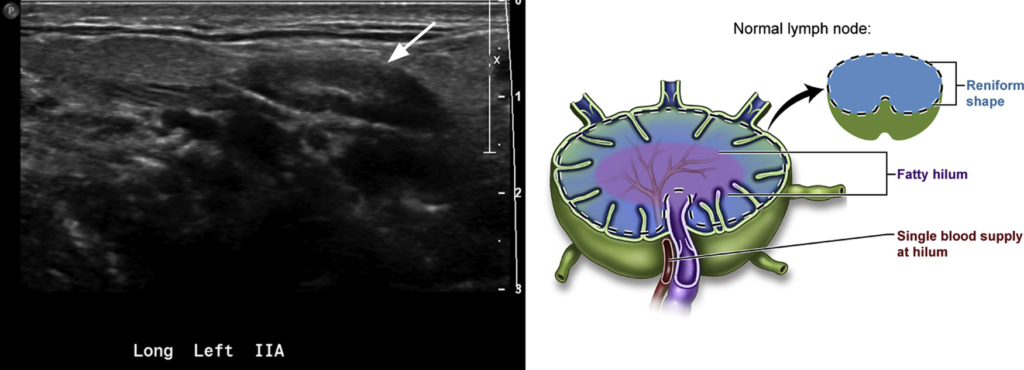
悪性
形:円形に近い、短径/長径 >0.5
構造:リンパ門が保たれず、全体に低エコー
末梢にも血流あり(腫瘍への血流を反映)


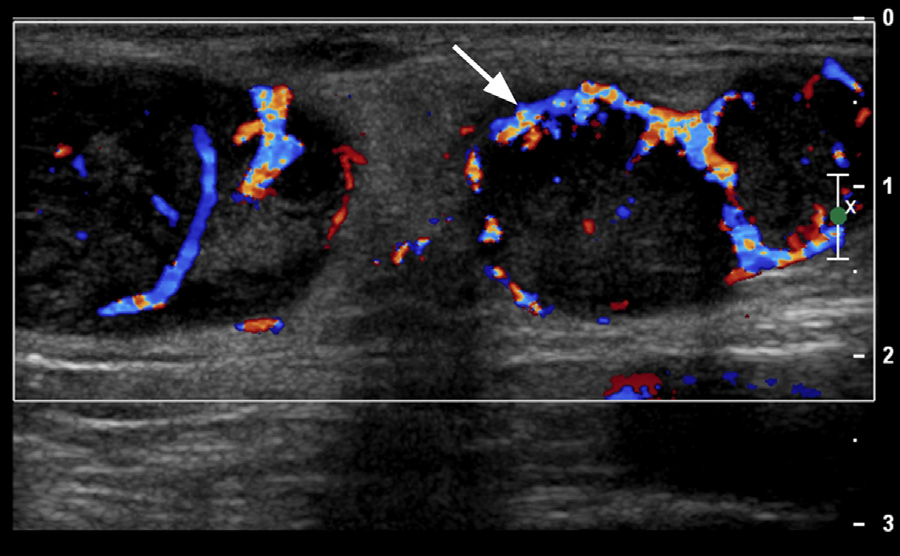
エコー所見を表にまとめます。
腫大していても、正常リンパ節と同様の形や構造が保たれていれば反応性である可能性が高いです。
CT
Cervical necrotic lymphadenopathy: a diagnostic tree analysis model based on CT and clinical findings
Sung-Hye You, Byungjun Kim, Kyung-Sook Yang et al.
Eur Radiol. 2019 Oct;29(10):5635-5645. doi: 10.1007/s00330-019-06155-2.
頸部の壊死性リンパ節腫脹の鑑別に関する論文
一般的にCTで低吸収、造影剤で増強されない
代表的なものと特徴
転移:壊死は多巣性で不整
結核:侵されたリンパ節のほとんどで壊死がみられ、壊死巣は大きく境界明瞭
菊池病:リンパ節内の辺縁で壊死が目立ち、壊死巣は小さく、比較的高吸収で周囲との区別がつきにくい
リンパ腫:壊死リンパ節は少数で、壊死巣はかなり大きく境界明瞭

画像・臨床所見からの鑑別フローチャート
診断の正確性は88.1% (95%CI 74.4–96.0)

The spectrum of benign and malignant etiologies of cervical node calcification
B L Eisenkraft, P M Som.
AJR Am J Roentgenol. 1999 May;172(5):1433-7. doi: 10.2214/ajr.172.5.10227533.
リンパ節の石灰化が診断に役立つか検討した論文
2300の頸部CTのうち、1% (26)でリンパ節の石灰化がみられた
石灰化の存在やパターンの疾患特異性は低いがある程度の疾患群に絞れるかもしれない
良性:結核、サルコイドーシス、アミロイドーシス
悪性:甲状腺癌、口腔・咽頭扁平上皮癌、乳癌、肺腺癌
治癒後:リンパ腫
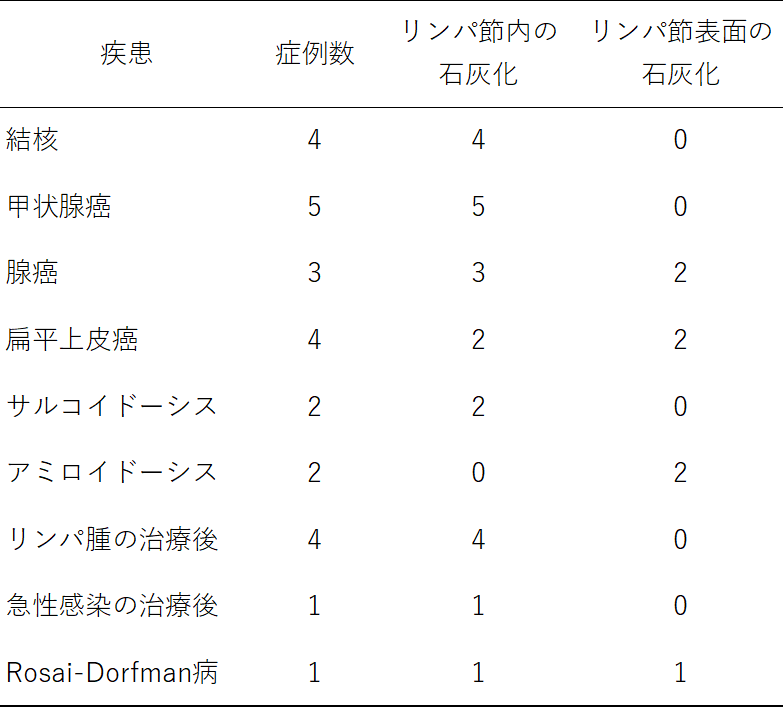
CTでは体表から触知できない深部のリンパ節の拡がりや臓器病変の評価ができますが、壊死や石灰化からある程度鑑別を絞ることもできます。
- エコーで形・大きさ・構造を評価できる
- CTで壊死や石灰化を基に鑑別を絞る
まとめ
リンパ節腫脹の鑑別についてまとめました。
もちろんリンパ節以外の所見と併せて考える必要がありますが、診察、画像である程度の鑑別ができれば、経過観察でよいのか、生検まで必要になるのか予想しながら診療することができます。
個人的にはリンパ節病理が好きなので、いつか病理所見についてもまとめたいと思います。